Рубрика МКБ-10: S83.6
МКБ-10 / S00-T98 КЛАСС XIX Травмы, отравления и некоторые другие последствия воздействия внешних причин / S80-S89 Травмы колена и голени / S83 Вывих, растяжение и повреждение капсульно-связочного аппарата коленного сустава
Определение и общие сведения[править]
Растяжение связок коленного сустава
Различают растяжения и разрывы связок.
Этиология и патогенез[править]
На основании степени морфофункциональных нарушений коленного сустава выделяют три формы его нестабильности: компенсированную, субкомпенсированную и декомпенсированную.
Клинические проявления[править]
Закрытые повреждения связочного аппарата в большинстве случаев бывают результатом непрямого насилия, движения, превышающего функциональные возможности сустава.
Изолированные закрытые разрывы связок наиболее часто происходят в коленном, голеностопном и первом пястно-фаланговом суставах. Повреждение связок других сочленений, как правило, сопровождаются переломами и вывихами костей.
При разрыве одной и более связок коленного сустава нарушается его опорная функция — появляется неустойчивость, которая обозначается термином «нестабильность сустава».
У пациентов с компенсированной формой посттравматической нестабильности коленного сустава большинство качественных показателей обычно близки к норме. Клинически почти не определяется атрофия мышц, их сила оценивается в 5 баллов. Лишь инструментальное выявление нестабильности в суставе позволяет констатировать патологию. Артроскопия помогает обнаружить повреждения конкретных анатомических структур. Биопсия, а также функциональное и биомеханическое обследование (ЭМГ, реовазография, подография и т.д.) свидетельствуют, что имеющиеся изменения представляют собой лишь незначительное отклонение от нормы.
У больных с субкомпенсированной формой нестабильности сустава качественные показатели изменены. Периодически возникают боль и хруст в суставе, отмечается атрофия мышц бедра. Разница в окружности бедер достигает 3-4 см. Нестабильность проявляется при значительных нагрузках и беге. У половины пациентов нестабильность выявляется клинически и почти у всех — с помощью специальных устройств для диагностики разрыва связок. Сила сгибателей и разгибателей голени до 4 баллов. На рентгенограммах находят изменения, соответствующие гонартрозу I-II стадии. Дополнительные методы исследования подтверждают наличие патологии сустава.
При декомпенсированной форме нестабильности все показатели клинического и морфофункционального обследования значительно отклонены от нормы. Пациенты жалуются на постоянную боль, неустойчивость в коленном суставе даже при ходьбе, ощущения хруста, щелчков, появление хромоты. Некоторые пользуются тростью. При осмотре выявляется резкая атрофия мышц со снижением силы до 4 баллов. Патологическая подвижность коленного сустава клинически отмечается у всех больных, и надобность в дополнительных приспособлениях для определения нестабильности отпадает. Рентгенологическое и микроскопическое исследования выявляют изменения в суставе, характерные для гонартроза II-III степени.
Растяжение, разрыв и перенапряжение других и неуточненных элементов коленного сустава: Диагностика[править]
Особенности диагностики повреждений связок коленного сустава следующие.
— Симптомы, указывающие на несостоятельность боковых или крестообразных связок, сразу же после травмы определить невозможно из-за боли.
— Исследование проводят после устранения гемартроза и при анестезии сустава.
— Рентгенологическое исследование обязательно для выявления отрывных переломов и исключения повреждения мыщелков бедренной кости и костей голени.
Дифференциальный диагноз[править]
Растяжение, разрыв и перенапряжение других и неуточненных элементов коленного сустава: Лечение[править]
Профилактика[править]
Прочее[править]
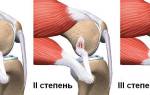
Разрывы боковых связок коленного сустава
Возникают при непрямом механизме травмы — избыточном отклонении голени внутрь или наружу, при этом разрывается боковая (коллатеральная) связка, противоположная стороне отклонения.
Клиническая характеристика и диагностический алгоритм
Характерная травма в анамнезе. Пациента беспокоят боль и неустойчивость в коленном суставе, причем боль локальная, в месте разрыва. Сустав отечен, его контуры сглажены. На 2-3-и сут после травмы появляется кровоподтек, иногда обширный, спускающийся на голень. Определяется наличие свободной жидкости (гемартроз): положительный симптом зыбления и баллотирования надколенника. Пальпация выявляет локальную болезненность в проекции поврежденной связки.
При разрыве боковой связки отмечается избыточное отклонение голени в сторону, противоположную поврежденной связке. Например, если имеется подозрение на разрыв внутренней боковой связки, врач одной рукой фиксирует наружную поверхность коленного сустава пациента, а второй отклоняет голень наружу. При этом возможность отклонить голень значительно больше, чем на здоровой ноге, указывает на разрыв внутренней боковой связки. Нога при исследовании должна быть разогнутой в коленном суставе. При острой травме эти исследования выполняют после введения прокаина в полость коленного сустава.
После стихания острого периода у больных сохраняется нестабильность коленного сустава («подвывихивание»), что вынуждает пострадавших укреплять сустав с помощью бинтования или ношения специального наколенника. Постепенно развивается атрофия мышц конечности и появляются признаки деформирующего гонартроза. На этой стадии травмы клинический диагноз можно подтвердить рентгенологическим исследованием с помощью устройства, предложенного Г.П. Котельниковым и А.П. Черновым. На рентгенограмме отчетливо видно расширение суставной щели на стороне травмы.
Принципы лечения
При изолированном разрыве одной боковой связки применяют консервативное лечение. Проводят пункцию, устраняют гемартроз, в полость сустава вводят 25-30 мл 0,5% раствора прокаина. На 5-7-е сутки (до спадения отека) накладывают гипсовую лонгету, а затем циркулярную гипсовую повязку от паховой складки до конца пальцев в функционально выгодном положении и с избыточным отклонением голени (гиперкоррекция) в сторону поражения. УВЧ-терапию и статическую гимнастику назначают с 3-го дня. Иммобилизация длится 6-8 нед. После ее устранения назначают восстановительное лечение. Трудоспособность восстанавливается через 2-3 мес. Лечение острого периода травмы проводят в стационаре.
Способы восстановления боковых связок коленного сустава
Пластика боковой (коллатеральной) большеберцовой связки. Разрывы коллатеральной большеберцовой связки встречаются чаще, чем коллатеральной малоберцовой. Нередко они сочетаются с повреждениями внутреннего мениска и ПКС (триада Турнера).
Для восстановления стабильности коленного сустава при разрыве коллатеральной большеберцовой связки раньше наиболее часто применяли операцию Кемпбелла. Материалом для пластики при этом служит полоска из широкой фасции бедра.
В последующем было предложено немало способов оперативного восстановления коллатеральной большеберцовой связки: гофрирование, пластика связки лавсаном, консервированным сухожилием; аутопластика.
Источники (ссылки)[править]
Травматология [Электронный ресурс] : национальное руководство / Под ред. Г.П. Котельникова, С.П. Миронова — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2011. — https://www.rosmedlib.ru/book/ISBN9785970420508.html